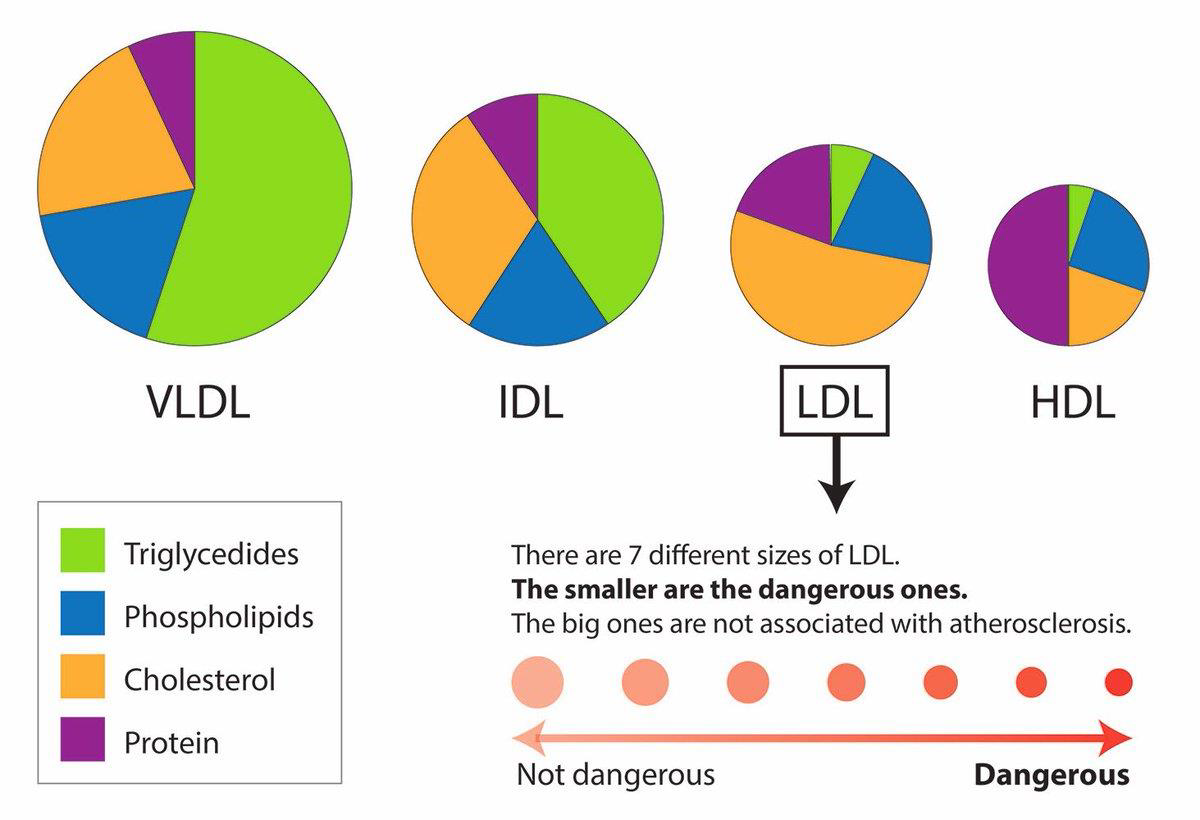
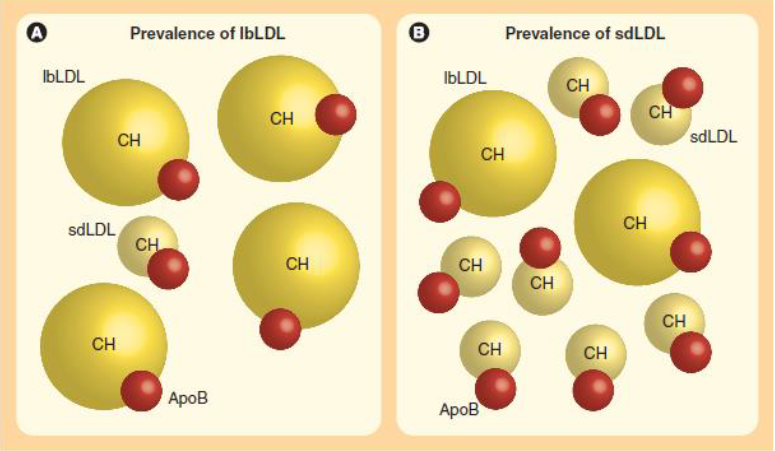
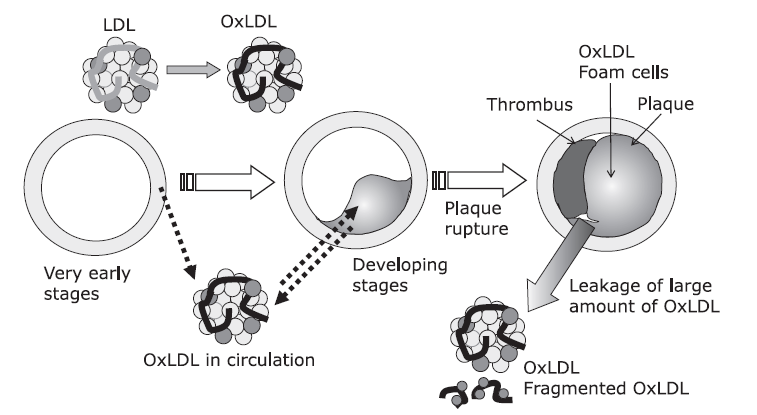
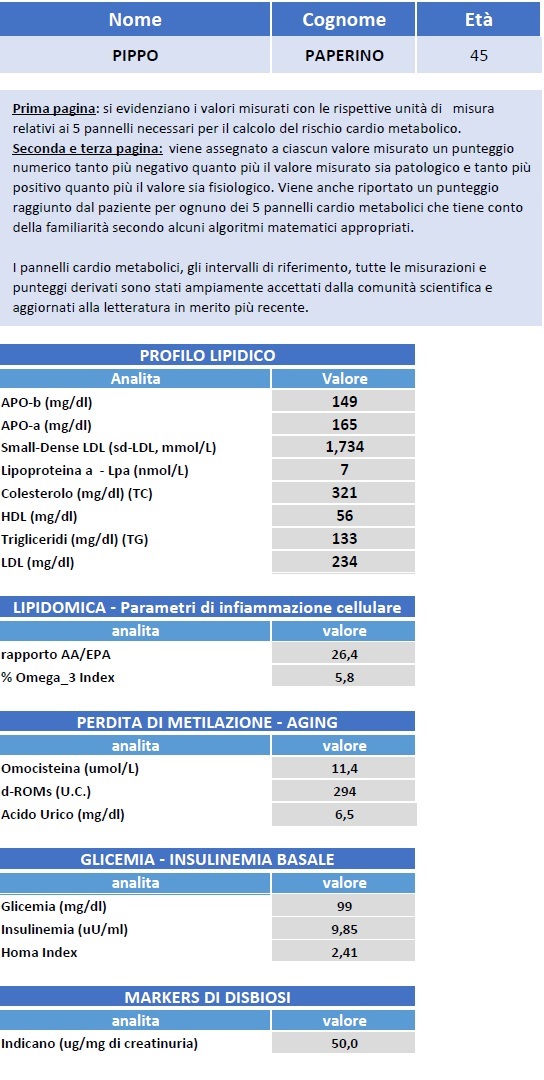
La collaborazione con biochimici, biologi e centri di ricerca universitari hanno portato alla costruzione di database che correlino determinati markes clinici con il rischio dell'insorgenza di patologie degenerative.
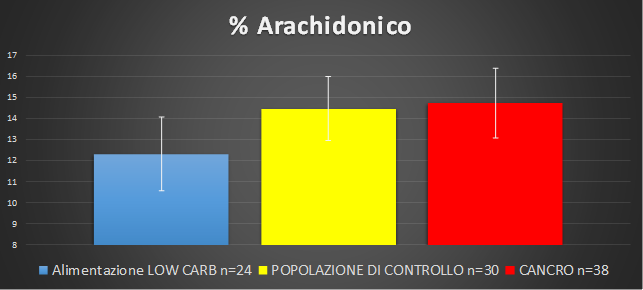
Nella Figura 1 viene evidenziato uno studio osservazionale retrospettivo condotto su una popolazione oncologica (n=38), una popolazione di controllo (n=30) e una popolazione con una alimentazione controllata a basso indice glicemico (n=24). La determinazione dell'Acido Arachidonico tramite Lipidomica eritrocitaria evidenzia in modo significativo come nella popolazione oncologica l'Acido Grasso Omega_6 potrebbe avere un ruolo decisivo nell'insorgenza della patologia in chiave infiammatoria. La sua determinazione e valutazione nel rischio di inflammaging è sicuramente un fattore importante nella prevenzione oncologicica.
Figura 1. Determinazione dell'Acido Arachidonico tramite Lipidomica eritrocitaria. I dati sono stati costruiti in collaborazione con il Dr. Fusco, la Dr.ssa Virgili esperta in nutrizione oncologica e Dr. Cuccioloni dell'Università di Camerino. I dati sono in pubblicazione.
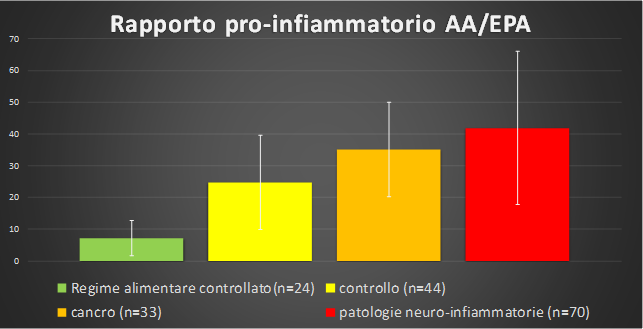
Nella Figura 2 viene descritto il markers di rischio pro-infiammatorio AA/EPA ottenuto dalla Lipidomica eritrocitaria su quattro popolazioni: i) alimentazione a regime controllato nel rapporto Omega_6/Omega_3 (n=24) ii) controllo (n=44) ii) cancro (n=33) iv) diagnosi di patologie neuro-infiammatorie ed autoimmuni(n=70).
Figura 2. Determinazione del rapporto pro-infiammatorio AA/EPA tramite Lipidomica eritrocitaria in quattro popolazioni. I dati sono stati costruiti in collaborazione con il Dr. Fusco, la Dr.ssa Virgili esperta in nutrizione oncologica ed un centro di ricerca dell'Università di Camerino.
Entrambi gli studi in via di pubblicazione sottolineano come ci siano markers in grado di stimare l'inflammaging di basso grado, darne una precisa valutazione in termini di rischio, permettendo di agire sulla prevenzione di patologie degenerative. Questi markers avranno sempre di più una importanza strategica in ambito clinico per costruire percorsi di medicina integrata di precisione, differenziati e individuali.
Lipidomica di membrana eritrocitaria
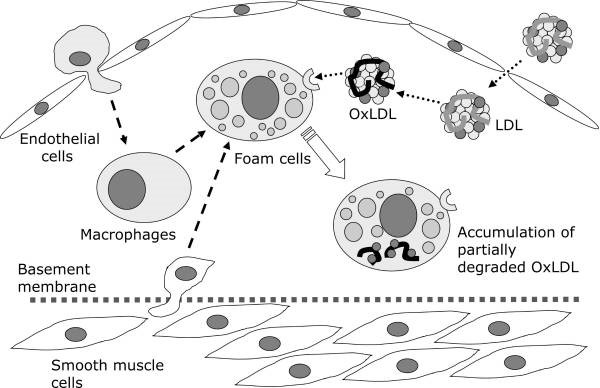
Come le altre "(-)omiche" (es. genomica, proteomica) che si occupano in modo dinamico di molecole che esistono negli organismi viventi, la lipidomica permette di valutare, su diverse matrici biologiche, le unità fondamentali delle classi di acidi grassi che compongono le nostre membrane cellulari: SFA (Acidi grassi saturi), MUFA (Mono Acidi grassi insaturi), PUFA (Poli acidi grassi insaturi). Ne studia non solo la struttura, ma anche la funzione e le variazioni (rapporti tra acidi grassi) che vengono a determinarsi in diverse condizioni fisio-patologiche, mettendo in stretta relazione le componenti di membrana con lo stato nutrizionale del paziente e con le sue disfunzioni metaboliche (cambiamenti ormonali, insulino resistenza, obesità etc.).
Nei recenti studi scientifici si è sempre più evidenziato l'effetto cruciale degli acidi grassi legato al corretto funzionamento dei canali ionici e al corretto trasferimento di molecole biologicamente attive attraverso la membrana. È evidente come l'organizzazione della membrana non produca solo un effetto strutturale, ma anzi sia il punto chiave della regolazione e taratura dell'intero funzionamento cellulare. Da ciò la definizione della membrana come pacemaker metabolico per indicare il ruolo di questo compartimento che non può più essere considerato spettatore passivo, ma anzi diviene protagonista attivo della vita e del destino cellulare .
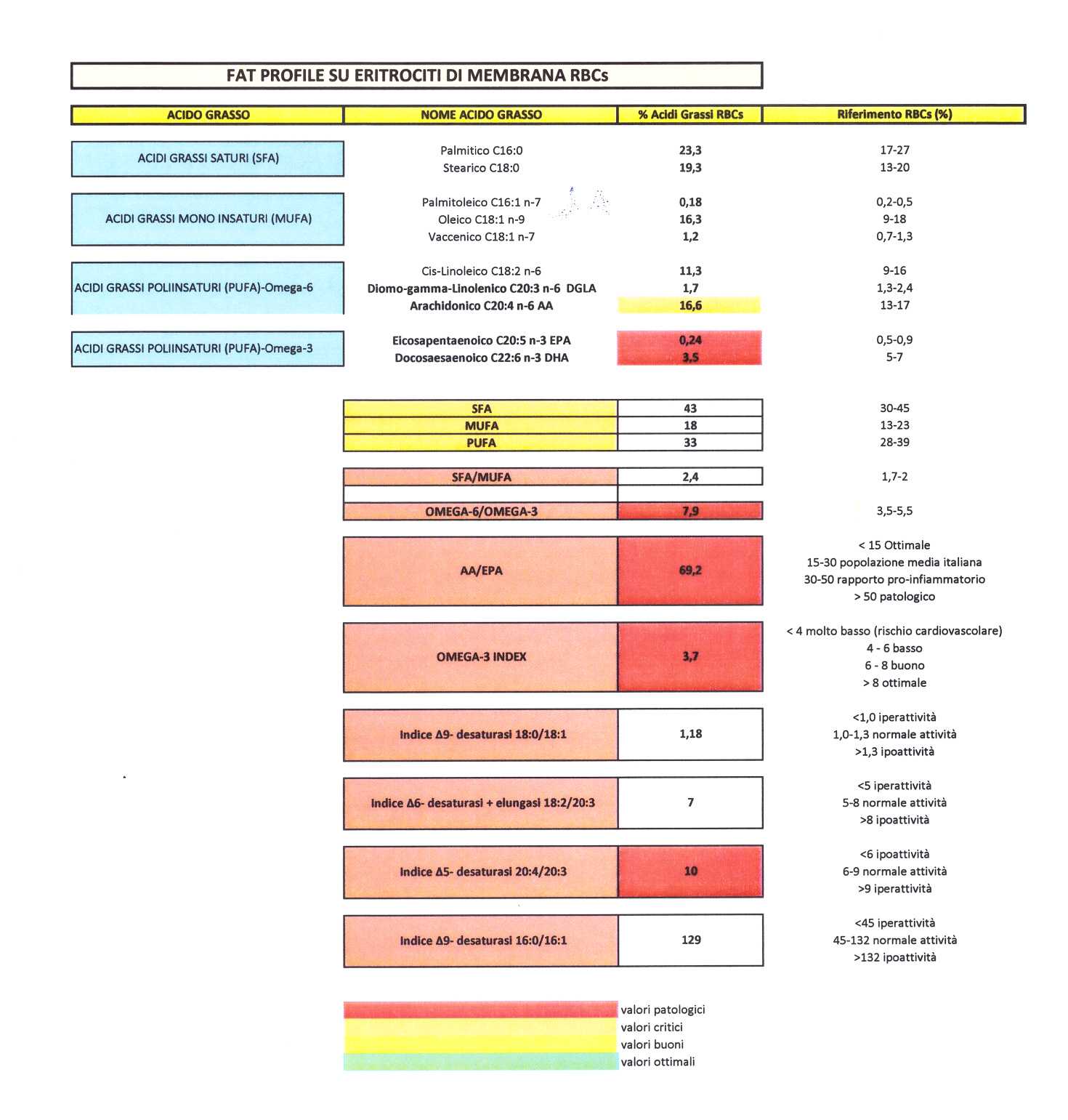
La letteratura scientifica negli ultimi anni ha sottolineato come attraverso la lipidomica su membrana eritrocitaria (globulo rosso) possono essere utilizzati degli indici molto robusti per individuare carenze alimentari, deficit nutrizionali, disfunzioni metaboliche. Questi indici possono essere così elencati:
Evidenti sono le correlazioni tra deficit gravi di DHA eritrocitario con forme di autismo, cefalee croniche e stati depressivi con sbilanciamento serotoninergico .
Le linee guida del SINU (Società Italiana Nutrizione Umana), individuano la Lipidomica Eritrocitaria quale marker(s) indispensabile per individuare carenze di DHA nelle alimentazioni vegetariane e vegane non controllate, in quanto prive di fonti primarie (Omega_3 da pesce) per l'assunzione degli Acidi Grassi Essenziali Omega_3 .
L'Omega-3 Index su membrana eritrocitaria è da molti considerato uno dei principali biomarker(s) per le patologie cardiovascolari e recentemente correlato all'aumento di patologie oncologiche . L'indice è la somma dei PUFA Omega_3 (DHA + EPA, gli Omega_3 da pesce) e ci indica se l'apporto nutrizionale è deficitario, buono o ottimale secondo linee guida internazionali . L'apporto dietetico è indispensabile e cruciale in quanto i PUFA a differenza dei SFA e MUFA non possono essere sintetizzati a livello endogeno ma possono essere assunti solamente dalla dieta, da qui la definizione, per larga parte sottovalutata, di Acidi Grassi Essenziali (EFA: Essential Fatty Acids).
La determinazione del rapporto Omega-6/Omega-3 e di Omega-6 pro-infiammatori (quali l'Acido Arachidonico) su membrana eritrocitaria è ad oggi il test più significativo per individuare la persistenza di infiammazioni silenti ed è uno dei principali marker(s) utilizzati dal biochimico di fama internazionale Barry Sears nella lotta all'infiammazione cronica . Mentre il rapporto tra grassi saturi e insaturi va progressivamente migliorando all'interno della popolazione, il rapporto tra PUFA Omega-6 e Omega-3, la cui proporzione ideale si situa tra 4:1 e 2:1, è attualmente così squilibrato che l'ultimo rapporto della FDA statunitense parla di un rapporto medio nella comune alimentazione di ben 25:1 (in Europa siamo attorno al 15:1) . Individuare un rapporto Arachidonico/EPA molto alto nella membrana eritrocitaria sottolinea una cascata pro-infiammatoria che non viene neutralizzata dagli Omega_3 anti-infiammatori. Tale segnale infiammatorio può essere il sintomo di carenze di PUFA Omega_3, alimentazione satura in PUFA Omega_6 (cereali, prodotti da forno, oli di semi), segnali ormonali, insulinemia, disfunzioni metaboliche.
Individuare il pattern lipidico ottimale per longevità ed Invecchiamento. Numerosi e recenti trials clinici hanno utilizzato l'esame di Lipidomica eritrocitaria per predire il fattore di rischio per tutte le cause di mortalità. Nello studio Framingham Offspring Cohort 2260 pazienti senza patologie CAD evidenti e pregresse sono stati monitorati per 11 anni . In questo periodo 8 fattori di rischio classici più utilizzati (età, sesso, colesterolo totale, colesterolo-HDL, ipertensione, fumo, diabete II) sono stati correlati a markers estrapolati dalla Lipidomica eritrocitaria con tutte le cause di mortalità. L'enorme studio ha indicato come l'Omega_3 Index abbia una correlazione a tutte le cause di mortalità almeno pari ad altri 6 markers classici di rischio CAD ed i migliori modelli nella previsione di rischio cardio metabolico includono la lipidomica eritrocitaria insieme a fumo di sigaretta e diabete II. Un altro autorevole studio condotto su 2500 partecipanti (età media maschile 66 anni, femminile 54 anni) nel Framingham Heart Study ha portato ad individuare come un elevato Omega_3 Index abbia una correlazione inversa per tutte le cause di mortalità, per mortalità che non includono patologie cardio-vascolari e oncologiche e per eventi CAD (arresti cardiaci e patologie ischemiche). Gli autori hanno individuato come i pazienti che hanno un Omega_3 Index >6.8% hanno una riduzione sia del 35% di incorrere a tutte le cause di mortalità che del 39% ad eventi CAD rispetto a pazienti con un basso Omega_3 Index (<4.2%). Gli stessi autori hanno sottolineato come elevati livelli di Omega_3 presenti nella membrana eritrocitaria siano associati a longevità e riduzione significativa di eventi CAD. Inoltre diversi studi usciti negli ultimi anni hanno evidenziato come variazioni nel profilo lipidomico di acidi grassi mono-insaturi (MUFA) e acidi grassi saturi (SFA) possano essere la spia di dis-metabolismi correlati al rischio oncologico, obesità ed insulino resistenza mediante feedback endogeni come riportato da Berrino per il tumore al seno .
Individuare il corretto contenuto di DHA. Il DHA è un acido grasso Omega-3 ed è il principale componente del cervello, tanto che nelle membrane nervose e sinaptosomali plasmatiche rappresenta circa un 35% della porzione acidica totale. Proprio per questo, esso è essenziale per il corretto sviluppo neurale del bambino e più in generale per la plasticità sinaptica.
Perché utilizzare la membrana del globulo rosso? Essa riflette l'apporto dietetico a medio termine, ed è anche più stabile di quella dei lipidi plasmatici, che fluttuano secondo l'apporto a breve termine. Inoltre l'eritrocita maturo non può più biosintetizzare lipidi, perciò la sua stabilità di membrana dipende anche dagli scambi che effettua con le lipoproteine circolanti. Infine, essendo la vita media dell'eritrocita di 120 giorni, il monitoraggio di un cambiamento nella biosintesi o apporto dietetico sulla composizione delle membrane può essere ottenuto con prelievi a distanza di circa 4 mesi l'uno dall'altro